Рецидив тератома – причины развития, симптомы, диагноз, эффективное лечение всх видов
причины развития, симптомы, диагноз, эффективное лечение всх видов
Отдельные виды эмбриоцитом
Ниже отдельно рассмотрим некоторые виды тератом, различающиеся по своей локализации:
Тератома яичника

Это заболевание является довольно частой формой тератом. Из-за своей специфичной локализации оно требует отельного рассмотрения. У нас есть подробная статья об этом.
ПодробнееТератома плода

Это серьезная патология с каждым годом встречается всё чаще. О причинах, видах и методах лечения тератомы плода читайте отдельный материал.
ПодробнееКаудальная тератома
На фото: Каудальная тератомаКаудальная тератома – это, как правило, врожденная опухоль с доброкачественным течением, которая располагается в околопрямокишечной клетчатке. Встречается она у одного из сорока тысяч новорожденных.
Размеры ее редко превышают двадцать сантиметров. Опасность заключается в возможности образования фистул с кишечником или кожей. Диагностика заключается в рентгенографии или применении МР-томографии. Лечение оперативное.
Крестцово-копчиковая тератома
На снимке МРТ: Крестцово-копчиковая тератома у ребенкаЭто также врожденная опухоль, которая возникает у одного из тридцати пяти тысяч новорожденных. Чаще всего она возникает у детей женского пола. Она может расти как вперед, так и назад, это часто приводит к деформации прилегающих органов, а именно кишечника, мочевого пузыря или влагалища.
Диагностика таких тератом заключается в проведении ультразвукового исследования на двадцать второй – тридцать четвертой неделе беременности. В качестве лечебных мероприятий проводят пренатальную пункцию, что позволяет уменьшить размеры тератомы и снизить вероятность осложнения в родах. После родов производят хирургическую коррекцию.
Тератома головного мозга
Это довольно редкий вид внутричерепной опухоли, который почти в половине случаев характеризуется злокачественным течением. Типичное место локализации – основание черепа, благодаря широкой сосудистой сети наблюдается частое матастазирование в легкие, кости позвоночного столба, печень.
Тератома головного мозга МРТПри наличии доброкачественного течения, сохраняется высокая вероятность злокачественного перерождения опухоли. Гистологически – это дермоидная киста, которая берет свое начало во время внутриутробного развития и связана с наличием невыясненных хромосомных аномалий.
Характерными симптомами считается головокружение, головная боль и тошнота. Так же часто наблюдается нарушение гормонального, из-за чего у мальчиков наступает раннее половое созревание. Лечение, которое применяется в этом случае – это хирургическое удаление опухоли. Исход зависит от локализации, размеров и гистологических характеристик.
Тератома легкого
Это дермоидная киста, клетки которой во время органогенеза переместились в место будущего образования легких. Как правило, морфологически это полость, внутри которой располагаются сальные железы с соответствующим секретом, волосы, хрящи и зубы. Наличие плотной капсулы позволяет расти до десяти сантиметров в диаметре без наличия патологической слизи при отхаркивании.
Тератома легкого занимает менее двух процентов всех опухолевых новообразований в этой области. Чаще всего она обнаруживается у взрослых людей во время проведения флюорографии. Излюбленное место локализации – верхние доли легких, в связи с чем, ее часто путают с туберкулезом.
Бурная симптоматика может развиваться при разрыве кисты, в связи с чем такие пациенты ургентно поступают на лечение в пульмонологическое отделение, а далее – в отделение торакальной хирургии. Незрелая тератома этой локализации часто склонна перерастать в саркому и, как следствие, имеет не очень благоприятный прогноз.
Тератома средостения
Это аномалия внутриутробного развития, при которой клетки опухоли развиваются в нетипичной зоне. Основным местом в этой ситуации является перикард или магистральные сосуды. Увеличение тератомы средостения способно приводить к давлению на плевральную полость или к затруднению прохождения крови по аорте и полой вене.
Тератома средостения – рентгенографияРазмеры такой кисты могут достигать двадцати сантиметров, что оказывает сильный эффект на насыщение тканей кислородом. Это приводит к одышке, тахикардии, гипертрофии камер сердца. Возможно нагноение, что приведет к общевоспалительному синдрому. Диагностика заключается в проведении рентгенографии, лечение – оперативное.
Прогноз при тератоме средостения зависит от места начала ее роста и наличия инвазии в плевральную полость или сосуды. Почти в девяти случаях из десяти, возникают доброкачественные опухоли, что повышает шанс на положительный эффект от операции.
Тератома яичка у мужчин
Схематическое изображение тератомы яичкаЭта опухоль занимает примерно 40% от всех герминогенных новообразований этого органа. Увеличение ее начинается во время периода полового созревания, из-за чего чаще всего до этого периода, о ее существовании никто не подозревает.
Обнаружение тератомы яичка у взрослого мужчины – крайне редкое явление и встречается лишь в пять процентах случаев. Существует зрелая тератома и незрелая. Лечебная тактика, которая применяется, имеет достаточно высокую эффективность, это позволяет вылечить без возникновения рецидива после удаления дермоида более чем девяносто процентов пациентов.
Тератома шеи
Это дермоидная опухоль, которая обычно диагностируется в послеродовом периоде. Она имеет достаточно маленькие размеры, в связи с чем она может обнаружиться лишь со временем по наличию болевых симптомов или проблем, связанных с приемом пищи.
Характерные размеры не превышают десяти сантиметров, располагается она по переднему или заднему треугольнику шеи. Чаще всего это плотное образование, легкоподвижное и характеризуется медленным ростом.
В связи с тератомой шеи, могут возникать такие симптомы как шумное дыхание, изменение окраски кожных покровов, удушье и нарушение глотания. История насчитывает не более двухсот случаев возникновения этого состояния.
Тератома на лице
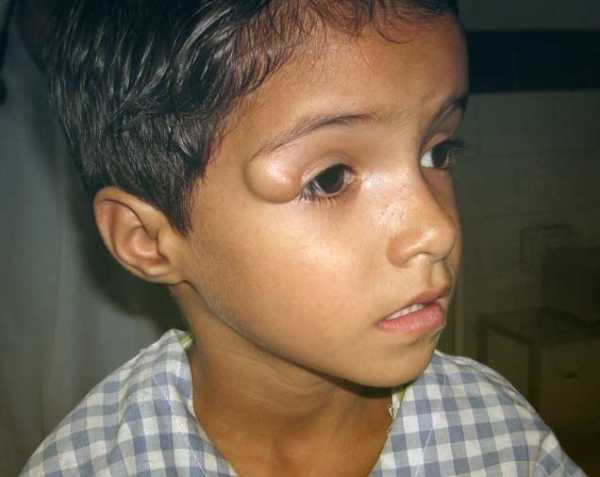 Тератома на лице – редкая патология
Тератома на лице – редкая патологияТератома на лице требует тщательной дифференциальной диагностики с другими видами опухолей. Патология с такой локализацией возникает достаточно редко.
protivraka.su
Лечение тератом
У всех детей с тератомами для радикального лечения необходимо полное удаление опухоли, если это крестцово-копчиковая тератома, то необходимо удаление вместе с копчиком. Если опухоль распространяется в глубоко лежащие ткани, в область брюшной полости, то может понадобиться и разрез живота для мобилизации верхней части тератомы и для перевязки кровеносных сосудов, идущих к ней.После удаление тератомы необходимо восстановление нормальной ягодичной зоны, что обеспечивается подшиванием прямой кишки к тканям крестцовой кости. Если это не сделано, то промежность может быть плоской, провисающей, с отсутствием ягодичной складки, с деформацией как самой промежности, так и ягодиц. Если ягодичная складка сформирована соответствующим образом путем анатомически правильного восстановления, то в таком случае промежность выглядит после операции совершенно нормальной.
Послеоперационное лечение тератом. Если тератома состоит из доброкачественной ткани, то хирургическое лечение тератомы (полное удаление) является методом выбора и дает хорошие отдаленные результатами. В редких случаях возникает «рецидив» доброкачественной опухоли. Всех прооперированных детей следует регулярно наблюдать, тщательно осматривая каждый раз промежность и проводя пальцевое исследование через прямую кишку.
Первый осмотр после операции должен быть через 2 месяца, потом через 4 месяца и в будущем каждые 6 месяцев в течение 3 лет. При выявлении рецидива тератомы опухоль (рецидивная) должна быть срочно удалена. Если рецидивная тератома носит доброкачественный характер, то ее иссечение предотвращает осложнения, в том числе сдавление органов и пространств, а также инфицирование.
Многократное иссечение опухолей, то есть безуспешное лечение тератом, часто может быть связано с тем, что в организме остается небольшой фрагмент опухоли. В редких случаях рецидивная тератома носит злокачественный характер, при том, что первичная опухоль была доброкачественной. В подобной ситуации никогда нельзя сказать с уверенностью — действительно ли это озлокачествление опухоли, либо при первичном морфологическом исследовании не был обнаружен участок со злокачественной тканью.
Рецидив после лечения явно злокачественных тератом возникает часто и сопровождается высокой смертностью. При наличии в опухоли злокачественных тканей показана активное лечение тератомы с помощью химиотерапии, поскольку злокачественные крестцово-копчиковые тератомы очень агрессивны и дают высокую смертность. Химиотерапия может предотвратить рецидив. Однако шансы на благополучный исход при злокачественных крестцово-копчиковых тератомах не превышают 50%. Что касается рецидивных злокачественных опухолей, то они быстро прогрессируют и дают 100%-ную летальность.
Очень важная проблема — послеоперационное лечение тератом, содержащих незрелые, но доброкачественные ткани. В этих случаях прогностическое значение имеет наличие или отсутствие до операции онкомаркера альфа-фетопротеина. Среди пациентов с незрелой тератомой и нормальным уровнем альфа-фетопротеина большинство выживает и не имеют рецидивов после лечения тератомы. У большинства пациентов с повышенным уровнем альфа-фетопротеина отмечается рецидив с появлением злокачественной опухоли в течение года после лечения тератомы.
Все это подтверждает, что пациенты с опухолями, содержащими незрелую ткань и имеющие повышенное содержание альфа-фетопротеина, должны получать послеоперационную химиотерапию, то есть лечение тератом в таких случаях необходимо проводить так, как это делается при явно злокачественных опухолях.
alloncology.com
причины, симптомы, диагностика и лечение, прогноз
Тератома – эмбрионально-клеточная опухоль, развивающаяся из пластов эндо- экзо- и мезодермы. Может быть доброкачественной либо злокачественной. Располагается в яичках, яичниках либо экстрагонадно. Небольшие доброкачественные опухоли протекают бессимптомно. Крупные тератомы вызывают сдавление близлежащих органов с возникновением соответствующей симптоматики. Злокачественные новообразования могут давать метастазы. Диагноз выставляется на основании жалоб, осмотра, рентгенографии, УЗИ, КТ, МРТ, биопсии и других исследований. Лечение – операция, радиотерапия, химиотерапия.
Общие сведения
Тератома – герминогенная опухоль, содержащая участки ткани или органы, нетипичные для расположения новообразования. Может включать в себя волосы, костную, мышечную, хрящевую, жировую, железистую и нервную ткань, реже – части человеческого тела (конечность, туловище, глаз). Обычно диагностируется в детском и юношеском возрасте. Иногда выявляется внутриутробно. Крупные тератомы, возникшие во внутриутробном периоде, могут препятствовать развитию плода и осложнять течение родов.
Тератомы составляют 24-36% от общего количества опухолей у детей и 2,7-7% — у взрослых. Постепенно увеличиваются в размере по мере роста организма. Часто манифестируют в периоды гормональной перестройки. В большинстве случаев тератомы считаются прогностически благоприятным заболеванием. Лечение осуществляют специалисты в области онкологии, гинекологии, урологии, андрологии, неврологии, отоларингологии, пульмонологии и других специальностей (в зависимости от локализации новообразования).
Тератома
Причины
Этиофакторы развития тератомы точно не установлены. Предполагается, что опухоль возникает в результате нарушений эмбриогенеза. Тератомы происходят из первичных половых клеток, которые в процессе развития должны трансформироваться в яйцеклетки либо в сперматозоиды. Иногда этот процесс нарушается, в организме остаются недифференцированные гоноциты, которые под влиянием определенных факторов начинают трансформироваться и дают начало различным тканям человеческого тела.
Тератомы часто выявляются в тканях яичек либо яичников, однако могут возникать и экстрагонадно. Причиной нетипичной локализации тератом становится задержка продвижения эмбрионального эпителия к местам закладки гонад. 25-30% опухолей располагаются в области яичников, 25-30% — в зоне крестца и копчика, 10-15% — в ретроперитонеальном пространстве, 5-7% — в яичках, 5-7% в пресакральной области, 5% — в зоне средостения. Кроме того, тератомы могут локализоваться в области головного мозга (чаще – в желудочках мозга либо в зоне шишковидного тела), челюстей, полости носа или легких.
Существует также теория, согласно которой часть тератом возникает в результате феномена «эмбрион в эмбрионе» — ситуации, когда один из двух монозиготных близнецов на ранних стадиях развития «заворачивается» вокруг другого, и внутренний близнец превращается в своеобразное включение-паразита, грубо недоразвитого и неспособного к самостоятельному существованию. Доказательством этой теории являются гистологические исследования тканей некоторых нежизнеспособных эмбрионов.
Классификация
С учетом особенностей гистологического строения различают:
- Зрелые тератомы – новообразования, при исследовании которых обнаруживается несколько дифференцированных тканей, являющихся производными одного и более зародышевых листков.
- Незрелые тератомы – опухоли, при изучении которых выявляются ткани эмбрионального строения, являющиеся производными трех зародышевых листков.
- Злокачественные тератомы – незрелые либо (реже) зрелые тератомы, сочетающиеся с хорионкарциномой, семиномой либо эмбриональным раком.
Выделяют зрелые тератомы кистозного и солидного строения. Солидная опухоль представляет собой плотный, гладкий либо бугристый узел. Ткань узла на разрезе неоднородная, светло-серая, с небольшими кистами и плотными включениями (очагами костной и хрящевой ткани). Зрелая кистозная тератома выглядит как крупный гладкий узел. На разрезе видны крупные кисты, содержащие слизь, мутную жидкость либо кашицеобразную массу. В полостях могут обнаруживаться костные и хрящевые включения, зубы или волосы.
При микроскопическом исследовании зрелых солидных и кистозных тератом выявляется аналогичная картина. Основа новообразований представлена фиброзной тканью, в которой видны беспорядочные включения других тканей: многослойного плоского эпителия, эпителия слизистых оболочек, костной, хрящевой, жировой и гладкомышечной ткани, ткани периферических нервов и головного мозга. Иногда в тератоме обнаруживаются фрагменты ткани легких и почек, а также участки железистой структуры, напоминающей ткань молочной железы, поджелудочной железы и слюнных желез. Кистозные зрелые тератомы представляют собой дермоидные кисты, стенки которых покрыты эпителием, содержащим волосяные фолликулы, сальные и потовые железы.
Незрелые тератомы на разрезе светло-серые, с небольшими кистами, содержат включения незрелого покровного эпителия, нейрогенного эпителия, поперечнополосатых мышц и хрящевой ткани. Зрелые тератомы считаются доброкачественными опухолями, незрелые рассматриваются как потенциально злокачественные. Озлокачествление наблюдается редко. При малигнизации новообразования дают лимфогенные и гематогенные метастазы. По своему строению метастатические опухоли напоминают незрелую тератому либо какой-то из ее компонентов.
Отдельные виды тератом
Тератомы яичка составляют примерно 40% от общего количества герминогенных новообразований у мужчин. Небольшие опухоли могут протекать бессимптомно, крупные узлы легко обнаруживаются, поскольку вызывают внешнюю деформацию яичка. Обычно начинают расти в пубертатном периоде. У взрослых мужчин выявляются крайне редко. Могут быть зрелыми, незрелыми и злокачественными. Особую опасность представляют редко встречающиеся незрелые малигнизировавшиеся тератомы в области неопустившегося яичка – подобные новообразования достаточно долго протекают бессимптомно, не выявляются при обычном осмотре и диагностируются на поздних стадиях.
Тератомы яичника диагностируются чаще опухолей яичка. Составляют 20% от общего количества новообразований яичников. В большинстве случаев представляют собой зрелые узлы кистозного строения. Иногда встречаются незрелые тератомы. Часто протекают бессимптомно, становятся случайной находкой при проведении исследований в связи с подозрением на другие заболевания. Могут активизироваться в периоды гормональной перестройки (в подростковом возрасте, в период гестации, реже – в период климакса).
Крестцово-копчиковая тератома – самая распространенная врожденная опухоль. Крестцово-копчиковая тератома представляет собой округлое опухолевидное образование диаметром от 1-2 до 30 см. Девочки страдают чаще мальчиков. Крупные тератомы провоцируют смещение внутренних органов и могут вызывать нарушения развития плода. Возможны аномалии развития таза, смещение прямой кишки, атрезия уретры или гидронефроз. Большие опухоли с интенсивным кровоснабжением могут провоцировать развитие сердечной недостаточности. С учетом особенностей расположения выделяют 4 вида тератом: преимущественно наружные, наружно-внутренние, внутренние и пресакральные. Крупные тератомы могут осложнять течение родов. Новообразования удаляют хирургическим путем в первые полгода жизни ребенка.
Тератома шеи – редко встречающееся новообразование. Обычно диагностируется сразу после рождения. Мелкие опухоли иногда остаются нераспознанными и выявляются после активизации роста. Размер тератомы может колебаться от 3 до 10-15 см. В зависимости от состояния близлежащих анатомических образований (наличия или отсутствия сдавления) протекают бессимптомно или проявляются затрудненным дыханием, синюшностью кожи, удушьем и затруднениями при приеме пищи.
Тератомы средостения обычно располагаются в переднем средостении, рядом с крупными сосудами и перикардом. Долгое время никак не проявляются. Обычно начинают расти в подростковом возрасте или в период гестации. Могут увеличиваться до 20-25 см. Сдавливают легкие, сердце, плевру и кровеносные сосуды. Сдавление внутренних органов сопровождается учащением сердцебиения, болями в сердце, одышкой и кашлем. При прорыве тератомы средостения в бронх или плевральную полость возникает синюшность кожи, удушье, повышение температуры тела, асимметрия грудной клетки, икота, иррадиирующие боли в области надплечья на стороне поражения. Возможно легочное кровотечение и развитие аспирационной пневмонии.
Тератома головного мозга выявляется редко. Обычно диагностируется у мальчиков 10-12 лет. Склонна к малигнизации, злокачественное перерождение наблюдается более чем в половине случаев. Долгое время протекает бессимптомно. При увеличении вызывает головную боль, тошноту и головокружение.
Диагностика
Для выявления крестцово-копчиковых тератом ведущую роль играет адекватное обследование плода в период внутриутробного развития. Диагноз обычно выставляют по результатам акушерского УЗИ. В остальных случаях диагностику осуществляют на основании жалоб, данных объективного осмотра, лабораторных и инструментальных исследований. При тератомах средостения и крестцово-копчиковых новообразованиях назначают обзорную рентгенографию, при необходимости проводят рентгенконтрастные исследования и ангиографию.
Высокоинформативным способом диагностики тератом является КТ пораженной области. Методика позволяет определить форму, размер и строение опухоли, а также оценить ее взаимосвязь с другими анатомическими структурами. При подозрении на наличие метастазов назначают КТ, МРТ, рентгенографию грудной клетки, сцинтиграфию и другие исследования. В качестве уточняющего метода применяют анализ крови на хорионический гонадотропин и альфа-фетопротеин. Окончательный диагноз выставляют с учетом результатов пункционной биопсии и последующего микроскопического исследования материала.
Лечение тератомы
Лечение хирургическое. Доброкачественные опухоли обычно иссекают в пределах здоровых тканей. Исключением являются тератомы яичника. Девочкам и женщинам репродуктивного возраста при данном заболевании проводят частичную резекцию яичников, в преклимактерическом и климактерическом периоде осуществляют аднексэктомию, надвлагалищную ампутацию матки с придатками. Объем хирургического вмешательства при злокачественных тератомах определяется локализаций и распространенностью новообразования. В послеоперационном периоде назначают радиотерапию и химиотерапию.
Прогноз
Прогноз зависит от локализации и особенностей гистологического строения тератомы. При зрелых и незрелых доброкачественных опухолях исход обычно благоприятный за исключением крупных крестцово-копчиковых тератом. Выживаемость при новообразованиях данной локализации составляет около 50%. Причиной гибели становятся пороки развития, сдавление внутренних органов или разрыв тератомы в родах. При злокачественных опухолях прогноз определяется распространенностью процесса. Тератомы с семиномой протекают более благоприятно сравнению с тератомами в сочетании с хорионэпителиомой или эмбриональным раком.
www.krasotaimedicina.ru
Компетентно о здоровье на iLive
Виды тератомы
Гистологическая структура тератомы может определять ее виды – зрелую, незрелую или тератому со злокачественной трансформацией.
Выделяют следующие виды тератомы:
- Зрелая тератома – это опухоль, состоящая из дифференцированных тканей зародышевых пластов (одного или сразу трех). Большинство зрелых тератом диагностируются как дермоидные кисты. Дермоидная киста, то есть зрелая опухоль в свою очередь подразделяется на кистозную или солидную.
- Солидная тератома – это практически на 95% доброкачественное новообразование с гладкой, реже с бугристой поверхностью. В структуру зрелой солидной тератомы могут входить частицы хрящевой, костной эмбриональной ткани, эпителиальные клетки кишечника, а также множественные мелкие полости (кисты), содержащие слизь.
- Кистозная тератома отличается большими размерами, гладкой поверхностью. По строению может быть разнообразной, но чаще всего содержит 1-2 полноценных кисты, внутри которых находятся эмбриональные частицы сальных, жировых желез. Между кистами в пределах тератомы выявляются волосы и их фолликулы, элементы зубов, хрящевая, мышечная ткань, ткань мозга.
Опухоль, которую определяют как незрелая тератома, это новообразование, в структуру которого входят элементы всех трех эмбриональных, зародышевых листков. Чаще всего незрелая тератома формируется на этапе органогенеза, когда клетки только начинают процесс дифференциации. Размеры незрелого новообразования могут варьироваться, консистенция многослойная, трудно определяемая микроскопически. Чаще всего в незрелой тератоме находятся очаги плоского эпителия, очаговые вкрапления респираторных, кишечных клеток. Характерным признаком для образований такого типа является присутствие нейрогенных эпителиальных клеток, что свидетельствует о возможном формировании нейробластомы. Нередко незрелая опухоль бывает сочетанной по гистологии, то есть содержит части ткани зрелой солидной тератомы. Считается, что незрелый вид новообразования потенциально опасен в смысле трансформации в злокачественную опухоль. Метастазирование злокачественных тератом происходит через лимфу или кровоток.
Тератома со злокачественной трансформацией диагностируется как очень редкое заболевание, которое чаще всего преобразуется в плоскоклеточный рак, меланому или аденокарциному.
Редкостью являются виды тератомы, которые относятся к монодермальным образованием. Это карциноид яичника, струма яичника по отдельности или в сочетании друг с другом. В тератоме, которая диагностируется как струма, содержатся ткани эндокринных желез, как правило, щитовидной железы. Симптоматика струмы схожа на клинические проявления гипертиреоза.
Тератома яичника
Тератома яичника – это герминогенная опухоль, имеющая два вида – зрелая тератома и незрелая тератома. Опухоль формируется из клеток зародышевых листков, которые постепенно отеляются и локализуются в нетипичных для нормального развития организма местах. Одна из общепринятых этиологических причин образования тератомы яичника – это аномалии хромосом в период эмбриогенеза.
Тератома яичника, определяющаяся как зрелая, считается доброкачественным образованием, ее называют дермоидная киста.
Незрелая тератома часто склонна к трансформации в злокачественную опухоль, сопровождается метастазами и имеет неблагоприятный прогноз.
Тератома яичка
Среди герминогенных опухолей яичек у мужчин около 40% занимает тератома яичка. Считается, что большинство опухолей мужских половых желез формируются из эмбриональных клеток, потенциально предназначенных для продуцирования спермы (гермино – это семя). Статистика гласит, что около 5 лет тератома яичка может развиваться бессимптомно, если она небольшого размера. Более крупные опухоли выявляются либо во внутриутробном периоде с помощью УЗИ плода, или сразу после рождения ребенка, поскольку их визуальная диагностика не представляет трудности.
Чаще всего тератома начинает увеличиваться в пубертатном периоде и диагностируется в мальчиков подросткового возраста, такие случаи составляют около 40% всех выявленных опухолей половых желез. У взрослых тератома встречается крайне редко – не более, чем в 5-7% от всего количества опухолей. Как и тератома яичников у женщин, опухоль яичка делится на виды – зрелая, незрелая и склонная к злокачественной трансформации.
- Зрелая тератома яичка состоит из четко гистологически определяемых тканей, она не склонна к малигнизации, редко метастазирует и считается доброкачественным новообразованием
- Незрелая опухоль яичка имеет высокий риск перерастания в рак, часто метастазирует. Кроме того, даже после успешного лечения с помощью химиотерапии, незрелый вид тератомы склонен к рецидивированию
- Malignant teratoma of the testis – злокачественная форма тератомы является редкостью и может встречаться у молодых мужчин в яичке, неопущенном в мошонку. Симптоматически такая тератома не проявляется, единственный признак в начальной стадии – увеличение одного яичка. Боль является признаком запущенности процесса, нередко свидетельствует о терминальной стадии.
Тератома яичка может достаточно успешно лечиться при условии ранней диагностики, в таких случаях выживаемость составляет практически 90%.При метастазировании прогноз менее благоприятный, выживают только 70-72% пациентов.
Возрастная статистика распространенности тератомы у мужчин выглядит таким образом:
Вид тератомы | Частота | Возраст, в котором тератома диагностируется |
Зрелая тератома | 32-35% | чаще – 14-16 лет, реже — 25-40 лет |
Смешанный вид: семинома — тератома | 14-15% | 20-40 лет |
Злокачественная тератома | 2-7% | 35-50 лет |
Копчиковая тератома
Организмоидная тератома копчика чаще всего диагностируется во внутриутробном периоде или сразу после рождения (небольшие размеры). У девочек копчиковая тератома встречается в 80% всех выявленных ККТ (крестцово-копчиковых тератом).
Зоны локализации – область крестца, ягодицы, копчик в направлении к влагалищу. Опухоль имеет округлую форму, может достигать гигантских размеров – 25-30 сантиметров, заполняет все пространство между костями малого таза у плода, смещая внутренние органы, прямую кишку и анальное отверстие.
Описание клиники копчиковой тератомы – это скорее визуальные признаки и способы диагностики, так как опухоль чаще всего выявляется с помощью УЗИ внутриутробно. Типичная локализация, видимые размеры, асимметричность по отношению к позвоночному столбу, неоднородность структуры – это характерные свойства ККТ у детей младше года. Во врачебной практике крайне редко бывают случаи, когда копчиковая тератома диагностируется в более позднем возрасте.
Строение тератомы – эмбриональные клетки зародышевых листков, зачатки тканей и органов. Развивается тератома медленно, ее увеличение зависит от скорости наполнения жидкостью кистозных полостей, быстрее растут незрелые тератомы
Симптоматически опухоль может проявляться кишечной непроходимостью и нарушением мочеиспускания у младенца.
Копчиковая тератома лечится в основном хирургическим путем в возрасте до полугода либо экстренно, но не ранее 1 месяца после рождения. Несмотря на то, что операция несет риск для жизни ребенка, ее польза и потенциальная возможность благоприятного исхода превышает опасность.
[6], [7], [8]
Крестцово-копчиковая тератома
ККТ или крестцово-копчиковая тератома – это самый распространенный вид врожденных опухолей, к счастью, диагностируемых не часто, всего один случай на каждые 35-40000 родов. У девочек ККТ встречается чаще, в 80% случаев, у мальчиков, соответственно, реже.
Крестцово-копчиковая тератома состоит из кист, наполненных сальными элементами, серозной жидкостью, в которой встречаются вкрапления клеток нервной системы – нейроглии, частицы кожи, клетки мышечной ткани, элементы эпителия кишечника, хрящевая ткань. Редко находят в кисте части эмбриона-близнеца.
Киста может иметь размеры от сантиметра до тридцати, нередко превышая или сравниваясь с размерами плода. Опухоль осложняется сопутствующими внутриутробными патологиями, а также и влияет на из развитие. В связи с давлением на близлежащие органы плода, тератома копчика провоцирует гидронефроз, атрезию уретры, дисплазию костной ткани, смещение прямой кишки. У мальчиков в результате развившейся тератомы может наблюдаться задержка опускания яичек в мошонку. Кроме того, ККТ больших размеров нуждается в более интенсивном кровоснабжении, что приводит к сердечной недостаточности.
Крестцово-копчиковая тератома делится на 4 типа:
- Наружная тератома, с минимальным пресакральным смещением.
- Смешанная, наружновнутренняя тератома.
- ККТ, расположенная большей частью в полости живота.
- Пресакральная тератома.
ККТ, как правило, отличается доброкачественным течением при адекватных действиях во время беременности и в процессе родовспоможения. Роды могут значительно осложниться, если тератома имеет большие размеры, кроме того, неблагоприятный прогноз связан с травматичностью операции, без которой лечение ККТ невозможно.
Летальность младенцев с ККТ составляет около 50%, это связано с развившимися внутриутробными патологиями, состояниями, а также и с разрывом тератомы во время родов, что приводит к анемии, сердечной недостаточности, гипоплазии легких. Кроме того, высок риск летальности и при оперативном вмешательстве, однако потенциальная возможность спасти ребенка превышает опасность его потери.
Тератома шеи
Тератома шеи или дермоидная киста диагностируется в первые часы после рождения, крайне редко опухоль имеет настолько маленькие размеры, что не определяется визуально и начинает увеличиваться позднее. Если опухоль проявляется после годовалого возраста, она может вызвать у ребенка затруднения с приемом пищи, дисфагию. Болевых симптомов, как правило, нет, однако первые неприятные ощущения могут свидетельствовать о трансформации тератомы в злокачественную форму.
Характеристики тератомы:
- Тератома шеи может иметь размеры от 3- до 12-15 сантиметров.
- Локализация – передний или задний треугольник шеи, редко в сочетании с основанием черепа (цервикальные тератомы).
- Структура плотная, реже – полужидкая, рыхлая.
- Бессимптомное течение.
- Неспаянность с кожей.
- Медленный рост.
Возможные симптомы развившейся тератомы шеи:
- Стридорозное дыхание (свист, шумы).
- Цианоз кожных покровов из-за сдавливания трахеи.
- Удушье.
- Дисфагия.
Тератома в области шеи встречается очень редко и составляет всего 0,5% всех опухолей, определяемых в этой зоне. На сегодняшний день существует не более 200 подробных описаний подобных опухолей, что может свидетельствовать либо о малой изученности такой тератомы, либо о благоприятных исходах своевременного лечения в раннем детском возрасте.
Злокачественное течение характерно для взрослых пациентов, в таких случаях лечение не дает результата и прогноз очень неблагоприятный.
Тератома средостения
Тератома средостения представляет собой аномалию эмбрионального развития, когда ткани зародышевых листков перемещаются в нетипичные для эмбриогенеза зоны. Подобные герминогенные опухоли редко выявляются в раннем детском возрасте, так как развиваются бессимптомно. Локализуются тератомы в передней части средостения, перед перикардом и основными (магистральными) сосудами. Увеличиваясь, опухоль давит на плевральную полость, смещается в заднюю часть средостения.
Характеристики тератомы средостения:
- Опухоли, кисты.
- Диаметр до 20-25 сантиметров.
- Медленное развитие, манифестация клинических проявлений в пубертатном периоде, в период беременности.
- Виды – эпидермоидная киста, дермоид, эмбриома.
Симптомы:
- Начальный этап – бессимптомный.
- Кардиоваскулярные симптомы – боли в сердце, тахикардия, ангинозные приступы, а также одышка, кашель с кровью.
Если тератома разрывается в бронхи, плевру, клиника такова:
- Легочное кровотечение.
- Аспирационная пневмония.
- Иррадиирующие боли в область шеи, плеча.
- Икота.
- Выпирание грудной клетки.
- Цианоз кожных покровов.
- Отеки лица.
- Гипертермия.
- Удушье.
Выявление тератомы средостения, как правило, случайно, опухоль диагностируется при прохождении рентгенографии по совершенно другим поводам. Тератома имеет овальную или округлую форму, содержит в себе клетки костной, жировой и хрящевой ткани. Тератома средостения склонна к нагноению в связи с близким расположением к плевральной полости, диафрагме. Кроме рентгена при подобном виде опухоли показана пневмография и анализ крови на альфа-фетопротеин, хорионический гонадотропин.
Лечение хирургическое, при своевременно принятых мерах и доброкачественном характере опухоли прогноз вполне благоприятный. Злокачественные тератомы средостения, процент которых составляет от 20 до 25% всех опухолей в этой зоне, прогноз неблагоприятный.
Тератома переднего средостения
Средостение – это зона грудной клетки, имеющая границы – грудину, реберные хрящи. Также ограничивают средостение фасция позадигрудинная, передняя поверхность грудного отдела позвоночного столба, шейки ребер, предпозвоночные фасции, листки плевры, диафрагма.
Тератома средостения чаще всего локализуется в типичной для себя зоне – передней части, у основания сердца, перед перикардом и магистральными сосудами. Подобный вид опухоли может манифестировать в молодом возрасте, реже после 40 лет, независимо от пола. Тератома переднего средостения развивается медленно, однако кистозные тератомы склонны к быстрому увеличению и малигнизации, по статистике так случается в 25-30% случаев диагностированных опухолей этой области.
Манифестацию клинических проявлений тератомы могут спровоцировать периоды полового созревания или гормональных изменений в связи с беременностью, климаксом. Также одним из возможных провоцирующих факторов считают травму грудной клетки.
Симптомы, которыми может проявиться тератома переднего средостения, зависят от ее размеров, и часто бывают такими:
- Удушье.
- Выпирание грудой клетки (чаще у детей).
- Тахикардия в связи с близким расположением к основанию сердца, магистральным сосудам.
- Цианоз и отеки лица.
- Если гормональная активность высока, возможно увеличение молочных желез у женщин, у мужчин — гинекомастия.
- Кашель, часто с кровью.
- Возможна пульсация в области грудины при большом размере тератомы.
Тератомы средостения, как и прочие подобные опухоли других локализация, делятся на 2 вида – незрелые (тератобластомы) и зрелые. Наиболее распространены зрелые тератомы средостения, они определяются в 90%, остальные 10% составляют тератобластомы или незрелые тератомы.
Лечение заключается в оперативном удалении опухоли, которое должно быть проведено как можно раньше. Своевременная операция – это залог снижения риска малигнизации тератомы, а также нейтрализация потенциальной опасности компрессионного синдрома.
Тератома легкого
Тератома легкого – это, как правило, дермоидная киста или эмбриома. Новообразования является скоплением клеток зародышевых листков, которые переместились в период эмбриогенеза в зоны, нетипичные для нормального развития плода. Структурно тератома легкого выглядит как полость, содержащая в себе части тканей разного типа – сальных желез, хрящей, волос, части зубов, эпителий кишечника, жир, нейроциты.
Киста имеет плотную капсулу, может увеличиваться до 10 сантиметров, однако встречается крайне редко именно в области легких – всего в 1-1,5 % всех опухолевых процессов в этой зоне. Дермоид легкого может быть обнаружен у молодых людей в возрасте до 3-35 лет, в более пожилом возрасте тератома легкого малигнизируется и определяется как тератобластома. Частая локализация – верхняя доля левого легкого, периферия.
Симптомы тератомы не проявляются очень долго, ее можно диагностировать только случайным образом при прохождении диспансеризации. Клиника манифестирует при прорыве кисты с плевральную полость, в бронхи, при нагноении, абсцессе тератомы. При диагностике следует исключить тератому средостения, другие виды опухолей, которые также схожи по симптоматике.
Симптомы запущенной тератомы легкого:
- Постоянная боль в загрудинном пространстве, в спине.
- Трихофизис – синдром мокрых волос.
- Кашель с кровью.
- Снижение массы тела.
- Бронхоэктаз.
Злокачественная ( незрелая) тератома легкого быстро трансформируется в саркому и имеет очень неблагоприятный прогноз.
Пресакральная тератома
Этот вид тератомы встречается чрезвычайно редко у детей, 1 диагноз на 3500-4000 новорожденных детей и очень часто среди всех опухолей пресакральной клетчатки у взрослых. Пресакральная опухоль – это врожденное новообразование, имеющее несколько разновидностей – от дермоидных кист до незрелых тератом.
Среди всех герминогенных новообразований, тератомы пресакральной зоны занимают первое место по частоте и распространенности.
Несмотря на то, что первые описания этой опухоли были проведены еще в XVII-м веке акушером Филиппом Пе, этиология тератом до сих пор не выяснена. Считается, что герминогенные образования являются продуктом нарушенного эмбриогенеза, когда клетки зародышевых листков транспортируются с кровотоком в нетипичные для них зоны. В отличие от ККТ – крестцово-копчиковой тератомы, пресакральная опухоль не видна и развивается без клинических проявлений. Манифестация клиники заключается в преходящих болях внизу живота, в области копчика. Далее симптоматика может проявляться в виде слизистых, гнойных выделений из прямой кишки, частыми и безрезультатными позывами к дефекации, учащенным мочеиспусканием.
За медицинской помощью больные обращаются, когда опухоль увеличивается до больших размеров и появляются такие признаки:
- Свищи в прямой кишке.
- Кишечная непроходимость.
- Невралгические проявления.
- Сильные боли.
- Снижение веса.
Все тератомы клетчатки пресакральной области подлежат хирургическому лечению.
Опухоль удаляют, дренируют, раны ушивают.
Прогноз при своевременной диагностике благоприятен в 75-80% случаев. Малигнизация возможна у людей пожилого возраста, при запущенных тератомах, самолечении и в случаях, когда в клетчатке развивается тератобластома.
Тератома головного мозга
Тератома головного мозга, внутричерепная опухоль склона к злокачественному течению и малигнизируется в 50-55% всех случаев.
Врожденная тератома мозга – это большая редкость, частота их выявления мала, тем не менее статистически установлено, что в большинстве своем тератомой мозга страдают мальчики в возрасте до 10-12 лет.
Тератома головного мозга – дермоидная киста, формируется внутриутробно, когда эмбриональные клетки, задача которых отделиться и «создать» ткань лица, перемещаются в желудочки мозга. Причина такой патологии не выяснена до сих пор, считается, что этиология всех герминогенных опухолей имеет связь с хромосомными аномалиями.
Симптомы в начальном периоде не проявлены, далее дети могут жаловаться на тошноту, головокружение, боль в голове. У мальчиков возможны эндокринные нарушения, такие как преждевременное, не свойственное возрастному периоду, половое созревание.
Лечение кисты головного мозга хирургическое, исход зависит от локализации, размеров тератомы, ее структуры и сопутствующих заболеваний ребенка.
Зрелая тератома
Типичная герминогенная опухоль – это зрелая тератома.
Зрелые тератомы подразделяются на образования без кист – солидные, и кистозные – дермоидная киста. Такие новообразования типичны для опухолей лиц молодого возраста, для детской онкологии. Зрелая киста выявляется даже во время внутриутробного развития, что служит аргументом в пользу герминогенной версии о происхождении подобных опухолей. Также зрелые дермоиды могут манифестировать в клиническом смысле и более поздний период, при беременности или климаксе, что обусловлено гормональными изменениями в организме.
Тератома, дермоидная киста состоит из эмбриональных дифференцированных клеток трех зародышевых пластов. Опухоль представляет собой плотную полую капсулу, заполненную частями кожи, элементами костной, жировой, хрящевой ткани, чешуйками дермы (кожи) и даже частицами зубов и волос. Чаще всего в структуру дермоидов входят производные эктодермы (кожа, костная, хрящевая ткань).
Лечить зрелую тератому нужно хирургически, ни один другой способ не способен содействовать ее нейтрализации. Дермоиды никогда не рассасываются по вполне объяснимой причине: плотная, фиброзно-жировая структура капсулы не поддается лечению, кроме того содержимое кисты из костной ткани, волос и частиц зубов растворить медикаментозными способами не представляется возможным.
Зрелая тератома характерна доброкачественным течением и благоприятным прогнозом, такие кисты редко трансформируются в онкопроцесс и практически не дают рецидивов после операции. Дермоидные кисты, зрелые тератомы яичников не препятствуют зачатию, беременности. После удаления требуется полугодовой, реже годовой реабилитационный период для восстановления функции яичника и женщина вновь способна рожать. Зрелая киста у детей подлежит удалению поп показаниям, однако если она не увеличивается и не несет в себе функциональных угроз, ее наблюдают и не трогают.
Незрелая тератома
Практически все е источники содержат информацию, гласящую, что незрелая тератома является злокачественным новообразованием. Действительно, тератобластом – незрелая тератома склонна к малигнизации в силу своей структуры. Тем не менее, современная медицина научилась довольно успешно лечить эту опухоль при условии своевременной диагностики.
Незрелая тератобластома содержит в себе элементы трех эмбриональных (зародышевых) пластов, которые перемещаются в зоны «жаберных» щелей, в участки слияния эмбриональных полостей, борозд, словом, в нетипичные для нормального развития части тела. Тератобластома не случайно так названа, именно нарушение хромосомного союза, патологические изменения в делении бластомеров приводят к формированию тератомы.
Незрелые тератомы встречаются намного реже, чем доброкачественные новообразования, тем не менее они остаются наиболее опасными, поскольку развиваются очень быстро и также активно метастазируют. Кроме того, неблагоприятный прогноз тератобластом обусловлен поздними сроками ее выявления, опухоль растет без клинических продлений, боль служит сигналом практически терминальной стадии процесса.
Лечение незрелых тератом должно быть максимально комплексным, стратегия и методы зависит от локализации, возраста, пола, состояния здоровья пациента и степени риска при оперативном вмешательстве. Как правило, удаление опухоли не дает эффекта и быстрого результата, необходима либо лучевая либо комбинированная химиотерапия, возможно их сочетание.
Прогнозировать исход терапии крайне сложно, однако чем раньше будет начато лечение, тем выше продолжительность жизни пациента.
Злокачественная тератома
Злокачественная тератома или тератобластома – это эмбриональная опухоль, которую определяют как незрелую тератому. Она состоит их эпителиальных, мезенхимоподобных клеток, степень их зрелости зависит от времени формирования тератобластомы в период эмбриогенеза. Как правило, злокачественная тератома имеет очень большие размеры, вплоть до параметров человеческой головы. Форма огрузлая, цвет может варьироваться от беловато-желтого оттенка до пестрого из-за излияния крови в капсулу опухоли.
По строению тератобластома также может быть разной – солидной, кистозной (редко), сочетанной – кистозносолидной.
Злокачественное образование диагностируется в возрасте до 25-30 лет, быстро растет и прорастает метастазами в органы, расположенные довольно далеко от опухоли. Путь метастазирования – лимфатический и через кровоток.
Начало развития тератобластомы бессимптомно, такой этап может длиться до 5 лет. Манифестация характерна преходящими недомоганиями, болями, слабостью. Анализ крови показывает повышенный уровень СОЭ. Сильные болевые ощущения свойственны терминальной стадии онкопроцесса и говорят о неблагоприятном прогнозе.
Диагноз злокачественной тератомы может быть установлен гистологическим исследованием, когда опухоль уже оперируют.
Лечение только хирургической с последующими купирующими мероприятиями – лучевой терапией, химиотерапией. Следует отметить, что некоторые тератобластомы поддаются лечению, все зависит от зоны их локализации и степени метастазирования. Однако в целом, тератомы злокачественного характера имеют неблагоприятный прогноз.
Кистозная тератома
Teratoma cystosum или зрелая кистозная тератома – это дермоидная киста, которая считается самой распространенной опухолью среди детей и людей молодого возраста. То, что дермоиды встречаются даже у новорожденных младенцев, говорит о их тератогенной природе, хотя этиология тератом до сих пор не уточнена. Кроме того, кистозная тератома может выявляться у женщин в климактерическом периоде, скорее всего по причине гормональных изменений, которые провоцируют рост новообразования и проявление клинических симптомов.
Кистозная тератома или дермоидная киста – это опухоль, содержащая производные элементы трех зародышевых листков, где преобладают клетки эктодермы. Именно эктодермальная часть и является основанием называть кистозную тератому «дермоидом» (дерма – кожа).
Подобная тератома почти всегда состоит из одной камеры, в 95% случаев доброкачественна, малигнизация бывает крайне редко.
Характеристики кистозной тератомы:
- Плотная фиброзная капсула.
- Гладкая поверхность.
- Состав – клетки сальных, нейроциты, жировых желез, волосы, частицы костной ткани зубов, но чаще всего – чешуйки кожи.
Диагностика дермоидных кист не представляет трудностей, как правило их выявляют визуально, если они расположены под кожей. Внутренние кисты определяются с помощью УЗИ, компьютерной томограммы, ангиографии.
Кистозная тератома редко малигнизирует, однако ее необходимо удалять, чтобы исключить риск трансформации в злокачественный процесс. Исход лечения, как правило, благоприятен, особенно эффективны операции в детском возрасте.
[9], [10], [11], [12], [13], [14], [15], [16], [17]
ilive.com.ua
Тератомы. Лечение
Лечение. У всех детей с крестцово-копчиковыми тератомами необходимо полное удаление опухоли вместе с копчиком (рис. 68-9). Если опухоль распространяется в краниальном направлении в ретроперитонеальное пространство, то может понадобиться и абдоминальный доступ для мобилизации верхней части тератомы и для перевязки сосудов, идущих к ней от срединной сакральной артерии.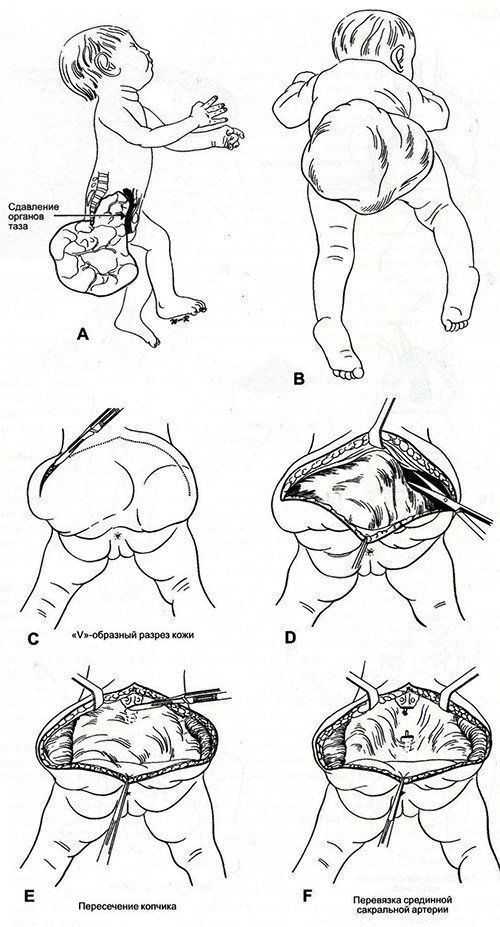
Рис. 68-9. А, Тератома в зоне своего прикрепления может отдавить кпереди прямую кишку, влагалище и мочевой пузырь.
B, Больного укладывают на операционном столе лицом вниз в позе «складного ножа». Операция проводится под эндотрахеальным наркозом. Катетеризируется вена верхней конечности.
C, Производят разрез в виде перевернутой буквы V, что позволяет тщательно выделить тератому и после ушивания дает хорошие косметические результаты. Площадь иссекаемой кожи зависит от размеров и формы тератомы.
D, Опухоль отделяют от больших ягодичных мышц.
E, Копчик пересекают и удаляют вместе с опухолью.
F, Основным сосудом, питающим тератому, является срединная сакральная артерия, которую перевязывают после пересечения копчика.

Рис. 68-9. Продолжение.
G, Излишнюю кожу иссекают.
H, Поскольку опухоль тесно прилежит к прямой кишке, то при выделении опухоли (острым путем) следует ввести палец в прямую кишку, что позволяет лучше ориентироваться.
I, Наложение швов между анальным сфинктером и пресакральной фасцей (а). После завязывания швов анальный сфинктер подтягивается вверх к крестцу, формируя ягодичную складку (b).
J, В ране оставляют дренаж для обеспечения после операции оттока серозно-кровянистого отделяемого.
К, Если опухоль распространяется через таз в ретроперитонсальное пространство, то в этом случае в мочевой пузырь ставят катетер, что облегчает выделение опухоли над лоном.
L, Нижний абдоминальный поперечный разрез позволяет перевязать срединную сакральную артерию и отделить опухоль от крестца, выделив ее в полости таза. После этого опухоль удаляется окончательно со стороны промежности.
Формирование анатомически нормальной ягодичной зоны обеспечивается подшиванием перианального сфинктера к пресакральным тканям. Если это не сделано, то промежность может быть плоской, провисающей, с отсутствием ягодичной складки, с деформацией как самой промежности, так и ягодиц. Если ягодичная складка сформирована соответствующим образом путем анатомически правильного восстановления перианальных мышц, то в таком случае промежность выглядит после операции совершенно нормальной (рис. 68-10).
Послеоперационное лечение.
Если опухоль состоит из доброкачественной зрелой ткани, то хирургическое лечение (полное удаление тератомы) является методом выбора и сопровождается хорошими отдаленными результатами. В редких случаях возникает «рецидив» доброкачественной опухоли. Всех прооперированных детей следует регулярно наблюдать, тщательно осматривая каждый раз промежность и проводя ректальное исследование.
Первый осмотр после операции должен быть через 2 месяца, затем через 4 и в последующем каждые 6 месяцев в течение 3 лет. При выявлении рецидива опухоль (рецидивная) должна быть срочно удалена. Если рецидивная тератома носит доброкачественный характер, то ее иссечение предотвращает осложнения, в том числе сдавление органов и пространств, а также возникновение и инфицирование свищей и полостей. Мне известен случай, когда ребенку 4 раза иссекали свищ, прежде чем патологоанатом обнаружил внутри удаленного препарата тератоидную ткань.
В редких случаях рецидивная опухоль носит злокачественный характер, при том, что первичная опухоль была доброкачественной. В подобной ситуации никогда нельзя сказать с уверенностью — действительно ли это озлокачествление опухоли, либо при первичном морфологическом исследовании не был обнаружен участок со злокачественной тканью. Рецидив после удаления явно злокачественных тератом возникает часто и сопровождается высокой летальностью.
При наличии в опухоли малигнизированных тканей показана активная химиотерапия, поскольку злокачественные крестцово-копчиковые тератомы чрезвычайно агрессивны, «злостны» и дают высокую летальность. Химиотерапия может предотвратить рецидив. Однако шансы на благополучный исход при злокачественных крестцово-копчиковых тератомах не превышают 50%. Что же касается рецидивных злокачественных опухолей, то они бысто прогрессируют и дают 100%-ную летальность.
Очень важная проблема — послеоперационное лечение больных с опухолями, содержащими незрелые, но доброкачественные ткани. В этих случаях прогностическое значение имеет наличие или отсутствие до операции альфа-фетопротеина. Среди пациентов, лечившихся в детском госпитале Лос-Анджелеса, все дети с незрелой тератомой и нормальным уровнем альфа-фетопротеина живы и не имели рецидивов.
У троих (из 4) пациентов с повышенным уровнем альфа-фетопротеина отмечался малигнизированный рецидив в течение года. Все сказанное подтверждает, что пациенты с опухолями, содержащими незрелую ткань и имеющие повышенное содержание альфа-фетопротеина, должны получать послеоперационную химиотерапию, то есть их лечение необходимо проводить так, как это делается при явно злокачественных опухолях.
К.У. Ашкрафт, Т.М. Холдер
medbe.ru
симптомы, фотографии, как лечить, прогноз
Доброкачественная опухоль
Зрелая тератома яичника обычно заключает в себе один узел неоднообразной консистенции, который укрыт плотной соединительнотканной капсулой, в которой заключены остальные компоненты. Диаметр зрелой кистозной опухоли обычно не превышает 3-15 сантиметров. Она характеризуется медленным ростом, с отсутствием прорастания в окружающие ткани и неспособна давать метастазы.
 Гистологическое строение капсулы зрелой тератомы
Гистологическое строение капсулы зрелой тератомыЧто касается наполнения, то внутри капсула выстлана различными видами эпителия и прочими производными кожи. Чаще всего, такая киста состоит из одной камеры, наполненной содержимым. Реже можно встретить многокамерные опухоли, которые внутри разделены тяжами из соединительной ткани. Камеры обычно заполнены мутной жидкостью, волосами, зубами и зачатками хрящевой ткани. На гистологическом исследовании, обнаруживается, что в составе есть как экзодерма, так и мезодерма.
Так же кистозная тератома яичника может заключать внутри себя компоненты сальных желез, что обуславливает наличие мутного густого секрета внутри капсулы. При микроскопическом исследовании этой жидкости, можно обнаружить чешуйки ороговевшего эпителия, нервные клетки, волокна мышечной ткани и различные компоненты соединительной ткани.
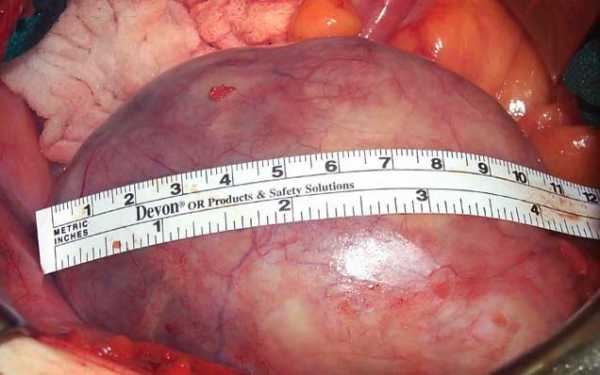 На фото: Гигантская тератома правого яичника
На фото: Гигантская тератома правого яичникаПри проведении анализа, который позволяет определить возраст ткани, обнаруживается тот факт, что составляющие кистозной тератомы яичника имеют тот же возраст, что и пациент, у которого она была обнаружена. Наличие такого вида опухоли считается прогностически-положительным, ведь злокачественное перерождение ее почти не встречается.
protivraka.su
Тератома яичника | Компетентно о здоровье на iLive
Симптомы тератомы яичника
Симптомы тератомы яичника редко проявляются в начальной стадии развития опухоли, в этом и состоит ее опасность. Клинически проявленные признаки тератомы могут свидетельствовать либо о ее больших размерах, когда происходит давление, смещение близлежащих органов, либо о злокачественном течении роста и о метастазировании. Тератоидные новообразования не влияют на гормональную систему и не зависят от нее в целом, хотя по статистике чаще всего они начинают активно увеличиваться в пубертатный период, во время беременности и при климаксе. Однако, в большинстве случаев опухоль растет бессимптомно, не случайно она получила характерное название – «немая» опухоль. Считается, что тератома манифестирует проявлениями при размерах, превышающих 7-10 сантиметров.
Возможные проявления и симптомы тератомы яичника:
- Периодическое ощущение тяжести внизу живота.
- Дизурия – нарушение процесса мочеиспускания.
- Нарушение дефекации, чаще запоры, реже — диарея.
- Увеличение размеров живота у женщин астеничного телосложения.
- При большой опухоли и перекруте ножки развивается типичная картина «острого живота».
- Анемия (редко) при большом размере зрелых тератом.
Среди всех разновидностей тератомы, наиболее проявлена дермоидная киста, которая склонна к воспалительным процессам, нагноению и осложнениям. Воспаленный дермоид может давать высокую температуру, слабость, довольно интенсивные болезненные ощущения в животе. Перекрут ножки кисты выражен клиникой пельвиоперитонита с иррадиирующими вниз (в ногу, прямую кишку) болями.
В целом, симптоматика тератомы мало чем отличается от проявлений других доброкачественных новообразований.
Тератома правого яичника
Чаще всего тератома развивается на одном из яичников, то есть является односторонней. Двусторонние образования встречаются крайне редко, всего в 7-10% от количества диагностируемых ДОЯ (доброкачественных опухолей яичников).
Вопрос «симметричности» опухолей до сих пор остается предметом непрекращающихся дискуссий среди практикующих гинекологов и теоретиков. Существует недоказанная полноценно версия, гласящая, что правый яичник более подвержен опухолевым процессам и заболеваниям в принципе. К ним относится и тератома правого яичника, которая действительно по некоторым данным определяется в 60-65% всех выявленных тератом. Возможная причина такого асимметричного формирования тератогенных образований обусловлена более активным кровоснабжением всей правой стороны абдоминальной области, так как там расположена печень, аорта, питающая артерию яичника. Кроме особенностей венозной архитектоники фактором, который может провоцировать правосторонний опухолевый процесс, считают анатомическую асимметрию яичников, когда правый по размерам больше левого от рождения. Есть и еще одна гипотеза – анатомическая близость червеобразного отростка слепой кишки (аппендикса), воспаление которого может влиять на рост опухоли (кисты).
Действительно, симптомы острого аппендицита могут быть схожими на симптоматику перекрута ножки дермоидной кисты и наоборот, когда нагноение дермоида провоцирует воспаление аппендикса. В остальном, клиника, которой сопровождается тератома правого яичника и новообразование такой же этиологии в левом яичнике ничем не отличается друг от друга, так же, как и лечение. Разница состоит лишь в некоторых затруднениях при дифференциальной диагностике правосторонних новообразований.
Тератома левого яичника
Тератома левого яичника, согласно неуточненным статистическим данным, составляет 1/3 от всех тератогенных образований яичников, то есть встречается реже, чем тератома правого яичника. Версия о латеральной асимметрии яичников в принципе, о их неравномерно распределенной функциональной активности, в частности овуляции, является предметом для постоянных обсуждений среди специалистов. Некоторые гинекологи убеждены, что левый яичник намного «ленивее» правого, овуляции я в нем происходит в 2 раза реже, соответственно на него снижена нагрузка. Далее, как следствие, – меньший процент развития опухолевых процессов и патологий в принципе. Действительно, гипотеза о том, что активно действующие органы более уязвимы в смысле развитии новообразований, существует и находит клинические подтверждения. Однако тератома левого яичника не считается статистическим аргументом этой теории, так как по последним наблюдениям частота ее развития практически идентична процентным показателям опухолей правого яичника. Американские медики в течение пяти лет (с 2005 по 2010-й годы) собирали сведения о герминогенных опухолях и не выявили существенных различий в смысле латеральной асимметрии.
Симптомы, которыми проявляется левосторонняя тератома яичника, аналогичны клиническим проявлениям опухоли в правом. Признаки появляются только в случае увеличения тератомы до больших размеров, при ее воспалении, нагноении или перекруте ножки зрелого образования – дермоидной кисты. Также очевидная симптоматика может свидетельствовать о злокачественном течении процесса, возможно, о том, что у женщины уже идет метастазирование.
Тератома яичника и беременность
Герминогенные новообразования, как и многие другие «немые» доброкачественные опухоли, выявляются случайным образом – очень редко во время профилактических диспансерных осмотров, так как их по статистике проходят лишь 40-45 % женщин. Чаще тератома яичника обнаруживается при постановке на чет по поводу беременности или же при обострении, воспалении опухоли, когда клинические симптомы становятся явными.
Многих женщин, планирующих рождение ребенка, беспокоит вопрос – как сочетается тератома яичника и беременность. Ответ один — практически все тератогенные опухоли не влияют патологически на развитие плода и состояние здоровья матери, при следующих условиях:
- Тератома определяется как зрелая (дермоидная киста).
- Размеры тератомы не превышает 3-5 сантиметров.
- Тератома не сочетается с другими опухолями.
- Развитие, состояние, размеры тератомы находятся под постоянным наблюдением и контролем гинеколога.
- Тератома не сопровождается сопутствующими соматическими патологиями внутренних органов.
Если у женщины диагностированы одновременно тератома яичника и беременность, это означает только одно – нужно соблюдать все врачебные рекомендации и не пытаться заниматься самолечением. Считается, что герминогенные опухоли не способны влиять на гормональную систему, скорее это она может активизировать рост тератомы, в том числе и в период беременности. Увеличение матки однозначно влечет за собой дистопию внутренних органов, соответственно их смещение может спровоцировать либо ущемление опухоли, но чаще всего среди возможных осложнений встречается перекрут ножки дермоидной кисты. Опасность представляет ишемический некроз ткани опухоли, разрыв кисты. Поэтому беременной женщине иногда показана лапароскопическая операция по поводу удаления тератомы, как правило, такое действие возможно только после 16-недели беременности. Крайне редко операция проводится ургентно, когда развиваются осложнения – нагноение дермоидной кисты, перекрут ее ножки.
Лапароскопия тератомы яичника совершенно безопасна как для матери, так и для плода.
Если же тератома небольшого размера и не вызывает функциональных нарушений, ее наблюдают в течении всего процесса гестации, но обязательно удаляют либо во время родов при кесаревом сечении, либо после нормальных, естественных родов спустя 2-3 месяца. Все виды тератом лечатся только оперативным путем, от подобного новообразования лучше избавиться и нейтрализовать риск малигнизации опухоли.
ilive.com.ua
